肝臓がんには、肝臓を構成する細胞から発生する原発性肝がんと、他の臓器、例えば大腸や胃などに発生したがん細胞が肝臓に転移した転移性肝がんに大別されます。原発性肝がんでは、肝細胞がんが約90%と多くを占めます。
金沢大学附属病院では、多数の肝細胞がんの治療を行っています。肝細胞がんに対しては、肝臓切除、ラジオ波焼灼術、肝動脈塞栓療法、化学療法、分子標的薬、放射線治療、肝移植などの治療法があります。肝細胞がんの治療を選択するために、血液検査、超音波検査、CT、MRIなどの検査で、腫瘍や肝機能検査を評価します。
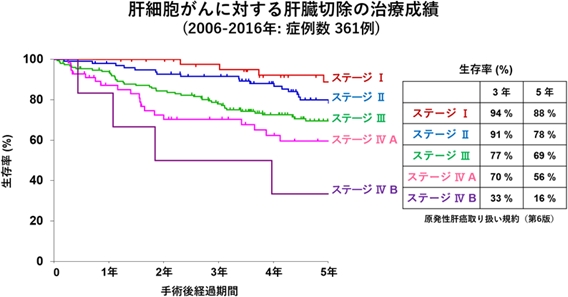
毎週、外科、内科、放射線科でカンファレンスを行い、検査結果や患者様のご希望に基づいて最適な治療法を検討しています。また、いくつかの治療法を組み合わせて行うこともあります。過去5年間で287件の肝細胞癌の手術を行っています。
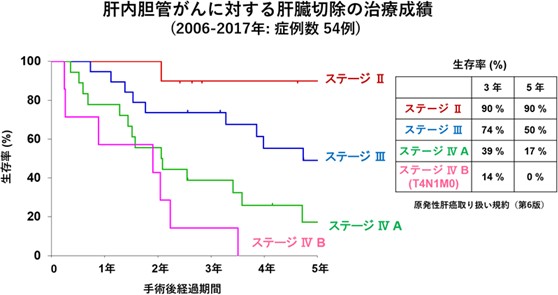
肝細胞がんと比較すると頻度は少ないです。肝内胆管がんの治療は、手術による切除が最も効果的です。肝内胆管がんは、肝臓周囲の組織に進展していることが多く、肝臓切除に加えて、リンパ節や胆管の切除を行うことがあります。過去5年間で21件の肝内胆管癌の手術を行っています。手術ができないと判断された場合は、化学療法(抗がん剤)が行われます。また最近では、肝内胆管癌を含む胆道癌に対して、標準治療が終了した場合でも消化器内科やがんセンターと協力し、遺伝子パネル検査を行い、一人一人に合った個別化治療を積極的に試みています。
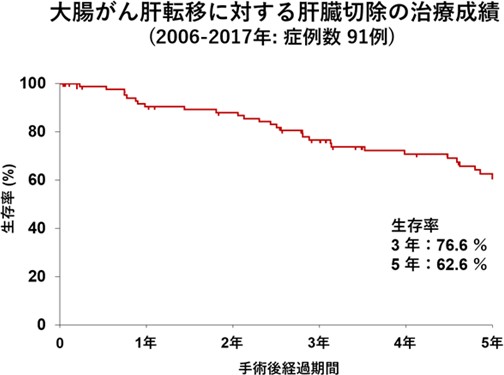
転移性肝がんの肝臓切除では、大腸がんの肝転移が多くを占めます。大腸がん肝転移に対する肝臓切除は、良好な治療成績を認め、根治を認めることもあります。発見された時点で、肝臓切除術が難しいと判断された場合でも、大腸外科チームや内科と連携し、化学療法、分子標的薬などを組み合せ、腫瘍を小さくして積極的に肝臓切除を行っています。過去5年間で76件の転移性肝がんの手術を行っています。また、大腸がん以外の転移性肝がんに対しても、腫瘍の状態に応じて、手術が効果的と判断された場合に肝臓切除を行っています。
肝血管腫や肝嚢胞などの良性肝疾患で、サイズが大きく、増大傾向を認める場合、痛みなどの症状を伴う場合は、肝臓切除術や嚢胞切除術を行っています。
当院は北陸で有数の肝臓切除の手術件数を認める施設です。他の病院で手術が難しいと判断された症例でも、積極的に手術を検討しています。肝臓切除に精通した日本肝胆膵外科学会高度技能専門医や日本内視鏡外科学会技術認定医が在籍しています。
1.外来受診
肝胆膵・移植外科または消化器内科の外来を受診して頂きます。
2.検査
外来または入院して頂き、肝臓腫瘍や肝臓機能を詳しく調べます。また手術や麻酔に耐えることができる体であるか同時に検査を行います。
3.病気の状態および治療方針の説明
検査結果を外科、内科、放射線科など多種の専門家で評価し、肝臓切除を行う適応があるか検討します。その結果を患者様に説明いたします。
4.肝臓手術の日程を決定
患者さんに治療方針をご理解して頂き、手術を受ける意思を確認した後に、手術の日程を決定いたします。
さまざまな肝臓の疾患により肝臓の機能が低下し、内科では治療が困難と判断された場合に、救命のために肝臓移植を行います。
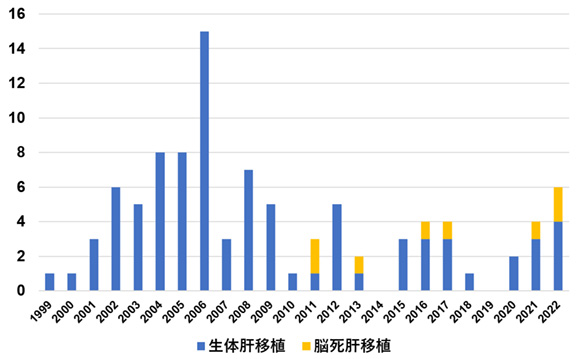
生体部分肝移植では、まず患者様(レシピエント)の病気を伴った肝臓を取り出します。そして健康な人(ドナー)より肝臓の一部を切除し、摘出した肝臓をレシピエントに植え込む手術(移植)を行います。当院では1999年より生体部分肝移植を開始し、2008年よりレシピエントとドナーの血液型が一致しない場合の生体部分肝移植(血液型不適合肝移植)も導入しています。ドナーになるには、レシピエントの近親者であり、手術を受ける自発的な意思を認めることが必要です。年齢の制限は、原則としてレシピエントは70歳未満、ドナーは20歳以上65歳以下です。
脳死肝移植では、脳死となった人より肝臓を頂き、レシピエントに移植します。2012年より脳死肝移植を開始しています。北陸で唯一の脳死肝移植認定施設です。年齢の制限は、原則としてレシピエントは70歳未満です。生体ドナーの有無、レシピエント状態に合わせて、生体部分肝移植または脳死肝移植のどちらが最適であるか判断させて頂きます。
2025年7月までに生体肝移植95例(再肝移植1例)、脳死肝移植15例を行い、全国と比較して遜色ない良好な治療成績を得ています。
外来および入院にて肝臓の疾患、肝臓の機能を詳しく調べます。また肝臓以外の臓器に病気を認めないか検査します。検査結果より、肝臓移植の適応があるか判断します。また手術や麻酔に耐えることができる体であるか同時に検査します。
採血、造影CT検査により、肝臓の疾患を認めないこと、また肝臓の一部を摘出した後に十分な肝臓が残ること、そして摘出した肝臓がレシピエントにとって十分な大きさであることを確認します。これらの検査をクリアした場合に手術の準備のために、手術や麻酔に耐えることができる体であるか、肝臓以外の臓器に病気を認めないか検査を行います。
生体部分肝移植では、レシピエントの状況に応じて手術予定日を調整します。脳死肝臓移植では、日本臓器移植ネットワークに登録し、肝臓移植の順番を待ちます。いつ脳死ドナーを認めるかわからないため、手術日をあらかじめ決定することはできません。
肝臓移植は、高度な技術を要するレシピエント手術およびドナー手術が同時に行われます。当院では、肝臓移植手術に精通した肝胆膵移植外科の八木真太郎教授をはじめ、肝臓移植医療の研修を積んできたスタッフが手術を担当します。また肝移植後は,集中治療管理、免疫抑制剤の調整、感染症や拒絶反応など様々な合併症の対応が必要であり、専門性の高い知識と経験が必要です。当院では、肝胆膵移植外科のみならず、集中治療室、消化器内科、腎臓内科、血液内科、薬剤師、看護師、栄養師、放射線技師、臨床工学士、理学療法士など多職種が連携して周術期管理を行い、レシピエントが元気に退院できるように努めています。また移植コーディネーターが肝移植の全体を通して、レシピエント、ドナーそして家族の精神的なサポートを行います。
拒絶反応を抑えるために免疫抑制剤を使用します.主に,タクロリムス製剤やサイクロスポリン製剤のどちらかに加えて,セルセプトという薬剤とステロイドを投与します.移植後の時期や状態によって薬剤の種類や投与量を変更しますが,基本的には生涯継続して服用する必要があります.
退院後は当院外来へ定期的(1回/2~4週)に通院していただきます。免疫抑制薬は継続して服用する必要があります。免疫抑制剤服用中は感染に対する抵抗力が低下していますので,日常生活ではそのことに注意する必要があります。
2021年4月に臓器移植センターが開設されました。移植医療では臓器の種類に関わらず、手術前の免疫学的評価、生体臓器移植の倫理的な問題を認め、また退院後は長期的なフォローアップによる移植臓器の機能評価と免疫抑制剤の管理などが必要です。また近年、本邦では肝腎同時移植など複数の臓器移植も行われるようになっています。当センターはこれらの共通したテーマに対して、各臓器の移植スタッフや他職種の連携と協力を進め、移植医療が円滑に進むように運営を行い、様々な角度より患者様をサポートできる体制構築を目指しています。
門脈圧亢進症に対して施行されている外科治療は、主にハッサブ手術と脾臓摘出術です。門脈圧亢進症によって脾臓が増大し、脾機能が亢進することによって、血小板が低下した症例や、また血小板が低下した肝硬変に発生した肝細胞癌に対して、肝切除に加えて脾臓摘出を同時に施行することを検討します。ハッサブ手術は、門脈圧亢進症が高度であり、食道胃静脈瘤に対して内視鏡的静脈瘤治療後に再発を繰り返す症例や、内視鏡的治療効果が十分に得られない症例に対して脾臓摘出と食道下部と胃上部の流入血の遮断を行う手術です。門脈圧亢進により異常に発達した側副血行路の静脈瘤などを内視鏡的治療や、血管造影下での治療が困難な症例に対して静脈結紮(シャント結紮)を施行することもあります。
外来または入院にて、造影CTを施行し、脾臓周囲の血管の解剖の把握や血行動態の把握、また異常な側副血行路などを確認します。またCT画像から3D画像へ構築し、脾臓の大きさや、血管との関係を確認します。また全身麻酔にて手術を行いますので、全身麻酔可能であるか、心機能や呼吸機能などを検査します。
ハッサブ手術や脾臓摘出後のほとんどの症例ですみやかに血小板は増加し、その効果は持続します。また手術の効果によって肝臓の予備能も改善することが指摘されております。手術後の合併症として問題となるのは門脈血栓症です。当院においては、慢性肝疾患に対する脾臓摘出後約30%の患者さんに門脈血栓症を認めます。術後に門脈血栓症を認めた場合は、速やかに血栓を溶かす治療を開始します。手術後の平均在院日数は20日前後となっています。
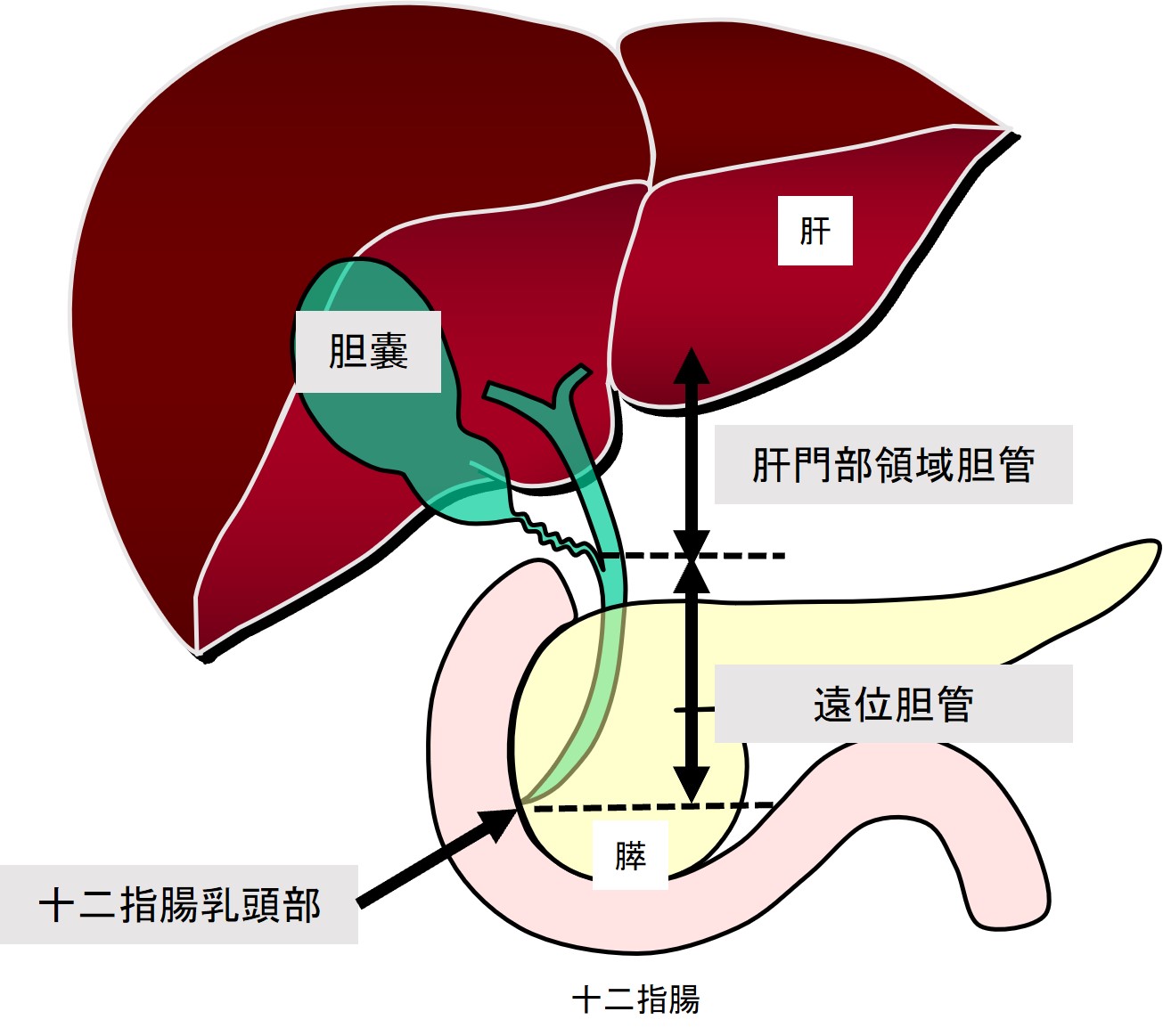
肝臓で産生された胆汁は十二指腸に流れますが、その際に胆汁が通過する経路のことを胆道と呼びます。通常、肝臓内の細かな胆管の枝が集まって、肝臓外で通常、左右2本の肝管となり、さらに1本に合流して総胆管を形成し、膵臓内を貫いたのちに十二指腸乳頭部を経由して十二指腸につながっています。胆嚢は胆嚢管により総胆管とつながっています。胆道に発生する疾患の中で、外科治療の対象となることが多いものは、結石とがんです。
胆道のどこかに発生した結石のことを胆石と呼び、発生部位によって、胆嚢結石症、総胆管結石症、肝内結石症に分類されます。この中でもっとも頻度の高いものは胆嚢結石症で、手術の対象となることの多い疾患です。
同様に、胆道のどこかに発生したがんのことを胆道癌といい、その発生部位により、肝内胆管がん、肝門部領域胆管がん、遠位胆管がん、十二指腸乳頭部がん、胆嚢がんに分けられます。
胆道に結石や腫瘍などの異常が発生した場合、しばしば胆汁の流れ路がふさがってしまい、流れなくなった胆汁が肝臓内にうっ滞して肝機能障害や黄疸をひきおこす、閉塞性黄疸という病態を来しやすいという特徴があります。うっ滞した胆汁に細菌感染が生じた場合、胆嚢炎や胆管炎といった胆道感染症を来すことがあります。
胆嚢に結石ができたものを胆嚢結石症と呼び、胆石症のなかで最も多くを占めます。胆嚢結石症の多くは無症状とされますが、胆嚢の出口に結石が詰まる嵌頓により胆石発作(腹痛・嘔吐)や、胆嚢内の胆汁の流れが滞り、細菌感染による急性・慢性胆嚢炎(腹痛・発熱)を起こすことがあるため、何らかの症状を有する場合には、胆嚢摘出術を行います。
総胆管内に結石があるものを総胆管結石症と呼び、胆嚢結石症と異なり総胆管結石は症状を起こすことが多いです。結石により総胆管の流れが滞り、細菌感染を起こし胆管炎を発症します。胆管炎は重篤化する可能性があるため、緊急で治療を行う必要があります。
胆嚢結石症に対する治療は、結石のみを除去することは困難であり、通常手術により胆嚢を摘出します。胆嚢の働きは胆汁を貯めておく袋であり、胆嚢が摘出されても肝臓から十二指腸まで胆汁が流れるため、特に食事制限なく生活が可能です。しかし、手術後は脂肪の多い食事を摂取すると、下痢をすることがあるため、最初は症状を見ながら脂肪量を調節してください。
胆石症に対する手術は基本的に腹腔鏡下胆嚢摘出術を行います。臍部に2~3cmの傷と鉗子を入れる0.5~1cmの小切開を3カ所行い、お腹の中にガスを入れて、カメラを挿入して観察しながら手術を行います。開腹手術に比べ傷が小さく術後の回復が早く、整容性も優れています。しかし、胆嚢の炎症の程度や全身状態、開腹手術の既往歴や基礎疾患によって、腹腔鏡下では安全に手術を完遂することが困難と判断する場合は、開腹手術を行う可能性があります。
胆道のいずれかの部位に発生したがんを胆道がんと呼びます。胆道がんは、しばしば胆汁の流れ路をふさいでしまい、流れなくなった胆汁が肝臓内にうっ滞して肝機能障害や黄疸をひきおこす、閉塞性黄疸という病態を来しやすいという特徴があります。閉塞性黄疸が生じると、皮膚が黄染して掻痒感を伴い、尿の色調が褐色に、便の色調が灰白色調に変化します。うっ滞した胆汁に細菌感染を併発すると胆道感染症(胆管炎、肝膿瘍、胆嚢炎)とよばれる、重篤な感染症を引き起こすことがあります。
胆道がんにより胆汁のうっ滞が生じると、血液検査にて肝逸脱酵素(AST、ALT)や胆道系酵素(ALP、γGTP)が上昇し、さらには黄疸を反映してビリルビン(Bil)が上昇します。腫瘍マーカーであるCEAやCA19-9が上昇する場合もあります。画像検査において、最も簡便に行える方法が腹部超音波検査です。胆道の閉塞に伴う上流胆管の拡張や、胆管や胆嚢内の腫瘍が確認されることがあります。次いでCT検査やMRI検査により、腫瘍の部位や広がりの診断が可能となります。いずれの場合も、静脈から造影剤を注入することで、よりくわしい評価が可能になります。さらには、超音波内視鏡検査(EUS)、PET検査などが行われることがあります。
胆道に特有の検査として、内視鏡的逆行性胆管造影(ERC)という方法があります。内視鏡を用いて、十二指腸乳頭部(胆汁が十二指腸に流れる際の出口)から細いカテーテルを挿入し、そこから造影剤を注入することで、がんの存在部位や広がりを調べます。すでに胆管狭窄により、肝機能障害や黄疸を来している場合には、そのまま、胆管内にチューブを挿入して胆汁の流れ道を確保するドレナージ(たまった液体を誘導すること)を行うことがあります。胆道ドレナージに関しては、上述の内視鏡による方法のほかに、経皮経肝胆道ドレナージ(PTBD)という方法があります。この方法は、腹部超音波検査にて拡張した肝内の胆管を見つけ、腹壁からこの胆管にむけて針を刺してチューブを留置する方法です。これらの処置の際には、胆管壁の組織(組織診)や胆汁内の細胞(細胞診)を採取して、病理検査を行いがん細胞の有無を診断することができます。
胆道がんにおいては、切除(手術にて取り除くこと)できる進行度で、手術に耐えうる体力がある場合には、手術による切除が推奨されます。これは、手術によって病変部を残りなく取り除くことが最も治癒が期待できる治療法だからです。胆道がんに対する手術は、その発生部位や進行度により、肝切除や膵切除を要する場合、胆嚢や胆管の切除のみでよい場合など、様々なバリエーションが考えられます(後述)。
手術が困難となる要因としては、局所進行(病変が重要な臓器に浸潤しているなどの理由で安全に切除できない)、遠隔転移(肝、腹膜、肺、傍大動脈リンパ節など、腫瘍と離れた臓器への転移)、耐術困難(手術の負担に耐えられるだけの体力や臓器機能が不足している)などがあげられます。
手術治療を行わない場合には、がんによる胆道狭窄を来しているならば、胆管ステントを留置して黄疸や肝機能の悪化を防ぐことが重要です。狭窄の場所によっては複数のステントが必要になる場合もあります。切除が困難な場合に、一般的に選択される治療は化学療法(抗がん剤治療)です。胆道がんに対して効果が確認されている点滴薬や内服薬によって治療を行います。本治療は、病状をコントロールする(縮小させたり増大を抑えたりする)ことで、生きられる期間を延長させたり、不快な症状の出現をおさえたりすることが主な目的となります。
おもに肝門部領域胆管がんに対して行われる術式です。肝臓の左右どちらか半分(実際には右側の方が大きいため、右葉切除であれば60~70%、左葉切除であれば30~40%の切除になることが多い)に加えて、肝外の胆管を切除し、胆管の断端に小腸を縫い合わせることで再建します。がんの広がりによっては、肝臓をさらに大きく切除する右または左三区域切除という術式を行うことがあります。肝切除に残った機能が足りなくなると肝不全を来しますので、特に肝右葉切除や三区域切除を行う場合には、手術前に、切除する側の門脈の血流を遮断することで、残る側の肝臓の機能を高めておく門脈塞栓術という処置を行う場合があります。
おもに遠位胆管がんや十二指腸乳頭部がんに対して行われる術式です。がんの存在する部位の胆管とともに、十二指腸や膵頭部を切除し、胆管、膵、消化管の断端に小腸を縫い合わせることで再建します。
いずれの場合も、がんが転移する可能性のあるリンパ節も含めて切除します(リンパ節郭清)。がんの範囲が広い場合には、①②の術式を合わせて行う、肝葉切除兼膵頭十二指腸切除術が選択されることもあります。
図1は過去10年間の胆道がんに対する切除術件数の推移を示しています。
胆道がん手術件数は増加傾向で、近年では年間約20例の胆道がん切除手術を行っています。
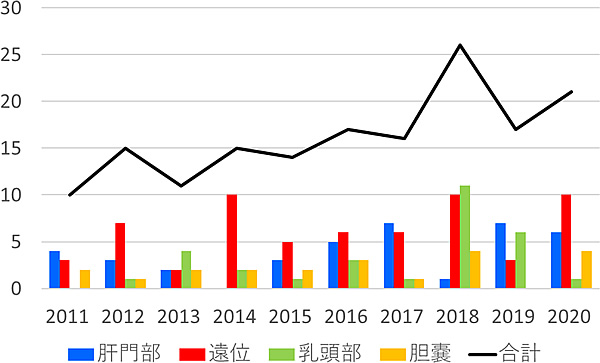
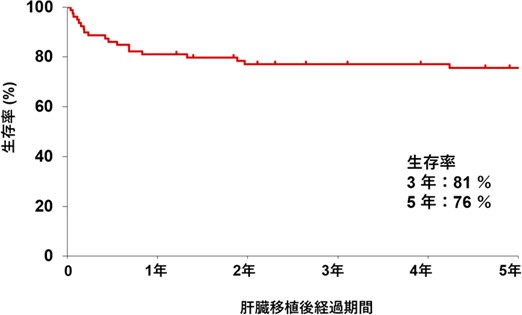
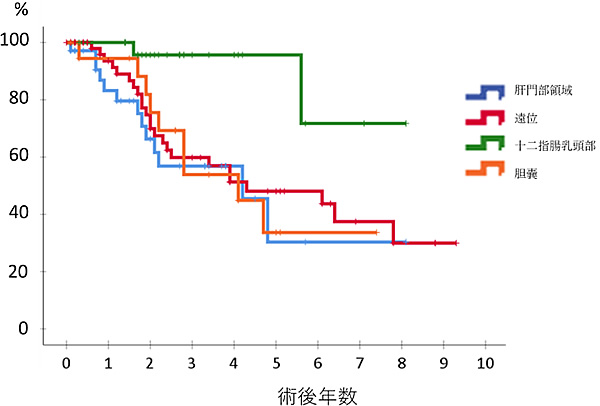
図2は過去10年間の胆道がん手術における生存率を示しています。
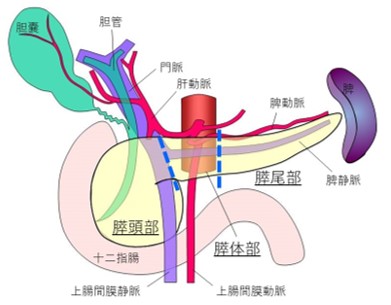
膵臓は、胃の背面に存在する15㎝程の横長の臓器です。主な働きとして、食べ物を消化するための消化酵素を含んだ膵液をつくって十二指腸に流出させる機能(外分泌機能)と、血糖値を下げるインスリンや血糖値を上げるグルカゴンなどのホルモンを作って血液中に流出させる機能(内分泌機能)を有しています。
膵臓にできる疾患のうち、おもに、がん、嚢胞性腫瘍(膵管内乳頭粘液性腫瘍(IPMN)/粘液嚢胞性腫瘍(MCN))、神経内分泌腫瘍(NEN)などの腫瘍性病変が外科治療の対象となります。
膵臓がんは、腹部臓器がんの中でも、発見しにくく、治りにくいことで知られています。本邦では、膵臓がん患者は年々増加しており、全国がん登録2019年のデータでは、がん種別の死亡者数は、肺がん、大腸がん、胃がんに次ぐ第4位となっています。
膵臓がんで現れる主な症状は、腹痛、背部痛、黄疸、食欲低下、体重減少などがありますが、しばしば、糖尿病の出現や急激な悪化が診断の契機になることもあります。
膵臓がんの中でも、膵頭部に発生したがんの場合、胆管がんと同様に閉塞性黄疸を来すことがあり、その場合は、血液検査にて肝逸脱酵素(AST、ALT)や胆道系酵素(ALP、γGTP)が上昇し、さらには黄疸を反映してビリルビン(Bil)が上昇します。膵体尾部に発生した癌の場合には、特別な異常値が出現しないことが多いです。いずれの場合も腫瘍マーカーであるCA19-9が高頻度に上昇を来します。画像検査において、最も簡便に行える方法が腹部超音波検査です。膵臓がんにより膵液の流れ道である膵管が狭窄した場合には、上流の膵管が拡張します。また、胆道がんと同様、胆道の閉塞に伴う上流胆管の拡張が確認されることがあります。次いでCT検査やMRI検査により、腫瘍の部位や広がりの診断が可能となります。いずれの場合も、静脈から造影剤を注入することで、よりくわしい評価が可能になります。さらには、超音波内視鏡検査(EUS)、PET検査などが有用です。特に、近年では、超音波内視鏡下穿刺吸引細胞診(EUS-FNA)という手法で、腫瘍組織を採取することで術前に病理診断を行うことが可能となりました。
膵臓がんに対しては、残りなく切除できる場合、手術によって病変を切除することが最も治癒する可能性が高い治療法です。他の治療法として化学療法や放射線療法がありますが、手術に比べて根治性が劣るため、切除が可能であると判断された場合には手術が推奨されます。そのため、膵がん診療においては、その進行度を評価する際に、治療の主体となる切除を基準として、「切除可能」、「切除可能境界」、「切除不能」の3段階に分類します。病変の広がりが限定的で、癌部を安全に残りなく取り除くことができる場合を「切除可能」といい、逆に、病変の広がりなどによって癌部を残りなく取り除くことのできない場合を「切除不能」といいます。切除が不可能となる要素としては、局所進行(病変が周囲臓器(特に大血管)に浸潤し、病変をすべて取り除くことができない状態)と遠隔転移(他の臓器や離れたリンパ節への転移が疑われる状態)があげられます。また、膵切除術は身体への負担の大きな手術ですので、併存疾患などのため手術に耐えられないと判断された場合も切除不能となります。「切除可能境界」とは、この中間に位置する進行度で、遠隔転移はないけれども、局所のがんが主要な脈管に近接しているため、そのまま切除を行った場合にがんが遺残する危険性が高い進行度のことを表します。切除可能境界となる要因として、腫瘍が門脈系静脈に広く接触したり、変形や狭窄をきたしたりしている場合(門脈要素)と、肝動脈、腹腔動脈や上腸間膜動脈に接触している場合(動脈要素)があります。
膵臓がんに対する治療法として、手術が最も根治的であることは先述の通りです。さらに最近では、手術単独ではなく、化学療法や放射線療法を組み合わせる集学的治療を行うことでより良好な治療成績が得られると考えられています。
「切除可能病変」に対する標準的な治療は、手術を行った後に術後の化学療法を追加するという方法と考えられています。これは、根治切除を行った後に術後補助化学療法を追加することで治療成績が向上することが明らかとなったためです。さらに最近では、手術前に化学療法を行ってから手術を行う、術前化学療法という治療法の有効性が明らかとなりつつあります。当科では2007年ごろから、この術前化学療法を積極的に行っております。
「切除可能境界病変」に関しては、現時点では確実な標準治療は確立されておらず、各施設で様々な取り組みがなされているのが現状です。当科では「切除可能境界病変」のうち、門脈要素で門脈系静脈の合併切除にて切除できる場合には、術前化学療法を行った後に計画的に切除を行います。一方で「切除可能境界病変」のうち、動脈要素の場合には、さらに長期間にわたり術前化学(+放射線)療法を行ったうえで、一定の治療効果が得られた場合に切除を検討します。
「切除不能病変」の場合は、全身的な治療が優先されるため、原則として化学療法を主体とした治療を行います。化学療法が長期間にわたって有効であった場合、がん部の切除を行うことがあり、このような手術をconversion手術といいます。化学療法の進歩により行えるようになってきた新しい治療法であり、その有効性に関しては今後検証してゆく必要があると考えられています。
膵臓がんのうち、膵頭部に発生した病変に対して行う術式です。がんの存在する膵頭部とともに、十二指腸や胆管を切除し、膵、胆管、消化管の断端に小腸を縫い合わせることで再建します。
膵臓がんのうち、膵体部や膵尾部に発生した病変に対して行う術式です。がんの存在する膵体尾部とともに脾臓も摘出します。
いずれの術式においても、がんが転移する可能性のあるリンパ節も含めて切除します(リンパ節郭清)。がんの範囲が広い場合には、膵全摘術が選択される場合があります。
図1は2010年から2022年の膵臓がんに対する切除術件数の推移を示しています。
膵臓がん手術件数は増加傾向で,近年では年間約30例の膵臓がん切除手術を行っています。
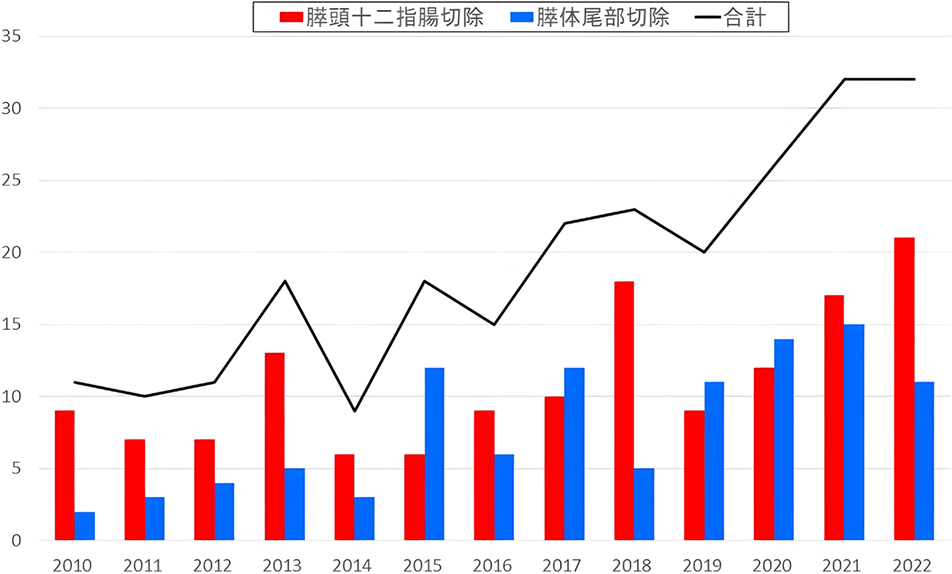
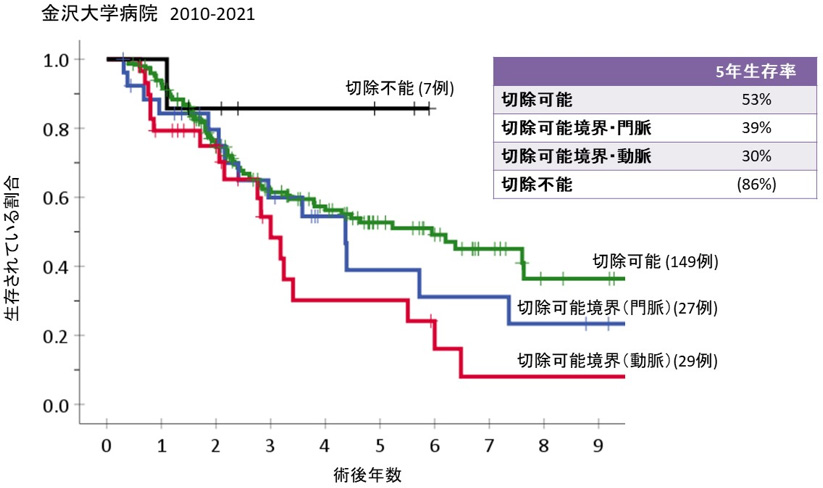
図2は同期間の膵臓がん手術における切除可能性分類別の術後生存曲線を示しています。
切除可能の患者様の術後5年生存率は約53%、切除可能境界(門脈)の患者様では39%、切除可能境界(動脈)の患者様では約30%でした。
IPMNという疾患は、粘液の産生や膵管の拡張による嚢胞の形成を特徴とする膵腫瘍で、当初は、良性病変(腺腫)ですが、一定期間を経過すると、境界病変(高度異型上皮や上皮内癌)を経て、悪性病変(浸潤癌)に移行するという特徴があります。悪性病変(IPMN由来癌)の場合、通常型の膵癌と同様に比較的急速に進行し、周囲の臓器に浸潤したり、他の臓器に転移したりすることが知られています。
本疾患においては、明らかな良性病変(腺腫)に対しては、特別な治療は行わず、定期的な画像検査により経過観察を行います。画像検査により、境界病変(高度異型上皮や上皮内癌)または悪性病変(浸潤癌)が疑われる場合には手術を検討します。
本疾患に対しては、遺残なく切除できる場合、手術によって病変を切除することが最も根治(病気が完全に治る)の可能性が高い治療法となります。また、切除後に残った膵臓にも同様の特徴を有していることがあり、手術後も長期的に画像検査を行ってゆくことが勧められます。
MCNという疾患は、IPMNと同様に粘液を産生し嚢胞の形成を特徴とする膵腫瘍ですが、IPMNとは異なり、MCNの嚢胞は拡張した膵管ではなく、膵管と嚢胞は連続していません。患者さんのほとんどは女性で、膵の体尾部に好発します。MCNはゆっくりと増大し比較的おとなしい腫瘍ですが、嚢胞壁に悪性病変(浸潤癌)が発生することがあるため、本疾患と診断された場合や疑われる場合は手術の適応になります。
浸潤癌が発生する前であれば、転移はなく切除により治癒が得られるため腹腔鏡下手術の適応になりますが、大きな嚢胞や高度の浸潤癌を伴う場合は開腹手術が必要になることがあります。
神経内分泌腫瘍は、膵や消化管に発生する腫瘍で、インスリン、グルカゴン、ガストリンなどのホルモンを過剰に産生し、有害な症状を呈する機能性腫瘍と、ホルモンの過剰産生を伴わない非機能性腫瘍に分類されます。また、神経内分泌腫瘍は、あまり増大せず穏やかに経過するものもあれば、急激に増大して周囲臓器に浸潤したり、転移をきたしたりするものもあり、その進行の程度は様々でが、原則として悪性の経過をとる(浸潤や転移をきたしうる)腫瘍と考えられます。
ホルモンの過剰産生を伴う場合には、有害な症状を抑えるために治療が必要となり、非機能性であっても、組織学的に神経内分泌腫瘍と診断される場合や、画像診断にて本疾患が強く疑われる場合には治療が推奨されます。
神経内分泌腫瘍に対する治療方法としては、手術(切除)と薬物治療(抗腫瘍薬や内分泌治療薬)があげられます。根治的(完全に治りうる)治療としては、手術が第一に勧められますが、手術が困難な場合(局所進展や遠隔転移、全身状態不良による耐術困難など)には、薬物治療が行われます。その場合には、病変の増大を抑えたり、ホルモンの過剰産生に伴う症状をおさえたりすることが治療の主な目的となります。
膵頭部に発生した病変に対して行う術式です。腫瘍の存在する膵頭部とともに、十二指腸や胆管を切除し、膵、胆管、消化管の断端に小腸を縫い合わせることで再建します。
膵体部や膵尾部に発生した病変に対して行う術式です。腫瘍の存在する膵体尾部とともに脾臓も摘出します。
これらの膵嚢胞性腫瘍や神経内分泌腫瘍、さらには膵癌の一部の患者様には、手術の負担を減らすために腹腔鏡手術を行っています。